Lidský papillomavirus (HPV)
Lidský papillomavirus (Human Papillomavirus – HPV)
Lidský papillomavirus způsobuje řadu chorob - klasické bradavice, genitální bradavice nebo také nádorová onemocnění. Tato různorodost je dána existencí více než 100 typů lidského papillomaviru. Přibližně 40 z nich je zodpovědných za infekci v oblasti řitního otvoru a zevních pohlavních orgánů. oblasti. Nákaza lidským papillomavirem je nejrozšířenější pohlavní infekcí na světě.
Původce
Lidský papillomavirus (Human Papillomavirus – HPV)
Lidský papillomavirus napadá keratinocyty (buňky nacházející se v kůži nebo na slizních). V těchto buňkách se usídluje, a pokud má příslušnou výbavu (specifické proteiny E6 a E7 a další), dokáže se včlenit do DNA keratinocytu a způsobit v něm nádorové změny. Tuto schopnost však mají jen některé typy papillomavirů, např. HPV 16 a HPV 18. Jiné typy HPV (např. HPV 6 a HPV 11) se v keratinocytech pouze rozmnožují a způsobují benigní kožní a slizniční léze - bradavice. Podle schopnosti vytvářet nádorové změny v buňkách rozdělujeme HPV do dvou velkých skupin - low-risk HPV (nízkorizikové HPV) a high-risk HPV (vysokorizikové). Proti různým typům HPV jsou zaměřeny očkovací vakcíny, o kterých se zmíníme v odstavci věnovaném léčbě.
Přenos
Lidské papillomaviry se přenášejí kontaktem kůží nebo sliznic, které mohou být nějakým způsobem porušené nebo oslabené, např. skrz oděrku v kůži, skrz drobné ranky vznikající na sliznici genitálu během pohlavního styku nebo pokud je oslabená imunita. K přenosu však může dojít i přes celistvý kožní povrch. Pokud se navíc kdekoliv na těle objeví bradavice, hrozí rozsev na další místa. Bradavice, ať už klasické nebo genitální, jsou velmi infekční.
Příznaky a průběh
Infekce HPV může mít různé podoby. Klasické bradavice (verruca vulgaris) se mohou vyskytovat kdekoliv na kůži, velmi často je se tvoří v dlaních nebo na ploskách nohou. Vytvářejí kulovité nebo ploché, na povrchu drsné útvary různé velikosti. Barva bývá totožná s barvou kůže. Někdy můžeme vidět nahnědlé tečky, které představují drobné prosvítající cévy ze spodiny bradavice. Pokud se nacházejí v místě mechanického tlaku (např. na patě), mohou být zaraženy hluboko do kůže a způsobovat bolest při chůzi.
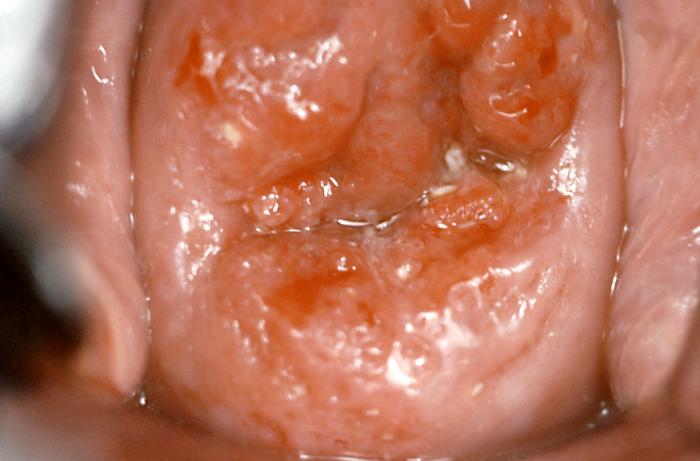
Genitální bradavice, neboli condylomata accuminata, jsou nejčastější pohlavní infekcí vůbec a nejvíce se vyskytují ve věku 20 - 24 let, obzvláště u promiskuitních jedinců, kteří mají nebo měli více sexuálních partnerů. Objeví se u 75 % nakažených, ostatní infikovaní mají HPV usídlený v buňkách, ale nemusí mít žádné projevy (i přesto však mohou být pro své partnery infekční). Kondylomata jsou vysoce infekční a vyskytují se v celé oblasti řitního otvoru a zevních pohlavních orgánů. Oblasti - u mužů na penisu včetně žaludu, předkožky i ústí močové trubice a na šourku, u žen na stydkých pyscích, vulvě, ve vagině i na děložním čípku; u obou pohlaví v oblasti análního otvoru. Utvářejí narůžovělé plošky, pupeny až větší květákovité útvary a zpravidla se vyskytují ve větším množství. Kondylomata jsou nebolestivá, ale mohou způsobovat svědění.
Papillomaviry mohou způsobovat maligní nádorová onemocnění, nejčastěji karcinom děložního čípku nebo karcinom řiti, ale také další zhoubné nádory. Karcinom děložního čípku se u žen projevuje krvácením mezi menstruací nebo po pohlavním styku, bolestivostí při pohlavním styku nebo častějšími vaginálními infekcemi. Kvůli riziku vzniku tohoto nádoru jsou nutná pravidelná preventivní gynekologická vyšetření alespoň jednou ročně. V rámci tohoto vyšetření provádí lékař stěry z děložního čípku, ze kterých lze poznat počáteční přednádorové stádium. Karcinom řiti se vyskytuje u obou pohlaví, ale nejohroženější skupinou jsou homosexuální muži. Karcinom se projevuje krvácením z análního otvoru, případně jej lze v pokročilejším stadiu nahmatat. Riziko rozvoje maligních nádorů způsobených infekcí HPV se zvyšuje u promiskuitních jedinců, kuřáků a uživatelek orální antikoncepce.
Diagnostika
K diagnostice kožních nebo slizničních bradavic většinou není potřeba žádných speciálních metod - bradavice mají specifický vzhled, podle kterého je lékař rozezná. Pokud nález není jasný, měla by být provedena biopsie, tedy odběr vzorku tkáně, který by měl být vyšetřen patologem. Biopsie se vždy odebírá z lézí, kde je podezření na nádor.
V rámci preventivní gynekologické prohlídky provádí lékař tzv. Pap test (Papanicolau test). Jedná se o cytologické vyšetření stěru z děložního čípku, kdy lékař nanese vzorek na sklíčko, obarví jej speciálním barvivem (proto "Pap test") a patolog jej následně hodnotí. Pokud Pap test ukáže změny v buňkách, pak je potřeba provést biopsii a specifikovat diagnózu.
Ženy i muži si mohou nechat udělat speciální testy, které rozliší přítomnost HPV s nízkým nebo vysokým rizikem. Lékař provede stěr z děložního čípku u žen nebo z ústí močové trubice u mužů, a ten odešle do laboratoře, kde vzorek pomocí molekulárně-biologických metod vyšetří a stanoví, o kterou skupinu HPV se jedná. Přesné určení typu papillomaviru se zatím provádí spíše v rámci výzkumů, a to pomocí metod DNA hybridizace.
Léčba:
Pokud dojde k infekci lidskými papillomaviry, není možné tento virus z buněk odstranit. Člověk, který je HPV infikovaný, nemusí mít žádné projevy a zdravotní problémy.
K léčbě genitálních bradavic se přistupuje různými způsoby, u žádného z nich však nelze zaručit, že se kondylomata u pacienta neobjeví znovu. Studie ukazují, že v 10-20 % případů dochází k relapsu i přesto, že byla kondylomata odstraněna.
Jednou z možností je odstranění genitálních bradavic pomocí tekutého dusíku, který se aplikuje přímo na bradavici a ta se díky prudké změně teploty sama odloučí od kůže. Kryoterapii je třeba podstoupit několikrát za sebou, aby byla léčba co nejúčinnější. Velmi časté je též odstranění kondylomat laserem nebo elektrokauterem v lokální anestezii. V závažnějších případech musí být genitální bradavice vyříznuty chirurgicky za použití celkové anestezie.
Další variantou léčby kondylomat je aplikace místních přípravků, které pacient aplikuje sám. Pro své dobré účinky se hojně využívá imiquomid (obchodní název Aldara) - mast podporující místní imunitu v boji s genitálními bradavicemi. Aplikuje se 3x týdně po dobu max. 16 týdnů. Nejnovějším přípravkem k léčbě je krém se synekatechiny, výtažky ze zeleného čaje (obchodní název Veregen). Dále lze aplikovat podofylotoxin (obchodní název Wartec). Všechny výše zmíněné přípravky jsou k dostání pouze na lékařský předpis a nejsou plně hrazeny zdravotními pojišťovnami.
Prevence:
Poměrně účinnou ochranou proti HPV infekci je vakcinace, tedy očkování. V současnosti existují vakcíny proti dvěma, čtyřem a devíti typům papillomavirů - Cervarix, Silgard a nejnovější Gardasil 9. Silgard a Gardasil 9 poskytují ochranu jak před nízkorizikovými typy HPV (př. HPV 6 a 11), tak před vysokorizikovými typy (př. HPV 16 a 18) - jsou tedy účinnou prevencí vzniku kondylomat i maligních nádorů. Očkování je doporučováno pro dívky i chlapce ve věku od 9 let, protože je nejúčinnější, pokud se aplikuje ještě před zahájením sexuálního života. Je ovšem nutné si uvědomit, že máme k dispozici vakcíny pouze proti několika vybraným nejčastějším typům HPV. To ale nevylučuje možnost infekce jinými typy a následný vznik kondylomat nebo malignity. Proto je nezbytné, aby i očkované dívky minimálně jednou ročně podstoupily preventivní gynekologické vyšetření, stejně jako dívky neočkované. Pro chlapce je vakcinace doporučena také.
Zdroje literatury
- Štork, Jiří et al. Dermatovenerologie. 1. vyd. Praha: Galén, ©2008. xv, 502 s. ISBN 978-80-7262-371-6.
- Vosmík, František et al. Dermatovenerologie. 1. vyd. Praha: Karolinum, 1999. 396 s. ISBN 80-7184-633-3.
- GROSS, Gerd a Tyring, Stephen K. Sexually Transmitted Infections and Sexually Transmitted Diseases. Springer, 2011. ISBN 978-3-642-14662-6.